Mais de quatro meses após o fechamento de acordo entre operadoras e Câmara dos Deputados —no qual foi acertada uma pausa nos cancelamentos unilaterais de planos de saúde — , o país ainda registra casos pontuais de rescisão de contrato por iniciativa das empresas. Números apurados a pedido do GLOBO mostram que a Agência Nacional de Saúde Suplementar (ANS) recebeu, entre junho e agosto, mais de 240 queixas de usuários que deveriam estar imunes às suspensões.
A reguladora diz analisar as reclamações, mas admite que não consegue monitorar quais contratos foram rompidos de maneira indevida.
O acordo foi selado após uma escalada nas reclamações por rescisão unilateral de contratos e anunciado pelo presidente da Câmara, Arthur Lira (PP-AL) em 28 de maio. Somente nos quatro primeiros meses do ano, a ANS recebeu 5.648 reclamações, 31% acima do patamar registrado em igual período de 2023. O acerto, porém, vale apenas para um grupo de usuários.
Após o entendimento, a Associação Brasileira de Planos de Saúde (Abramge) orientou operadoras a suspenderem notificações de rescisão unilateral de planos coletivos por adesão de pacientes internados, em ciclo de terapia de câncer ou com transtorno do espectro autista (TEA) e transtornos globais do desenvolvimento (TGD).
A ANS não tem dados que monitorem as rescisões, apenas as reclamações feitas pelos usuários. De janeiro a agosto, foram 11,7 mil queixas. A partir do acordo entre as empresas e a Câmara, foram 246 registros especificamente do grupo teoricamente protegido dos cancelamentos.
O acordo cobria apenas rescisões motivadas por desequilíbrio econômico-financeiro.
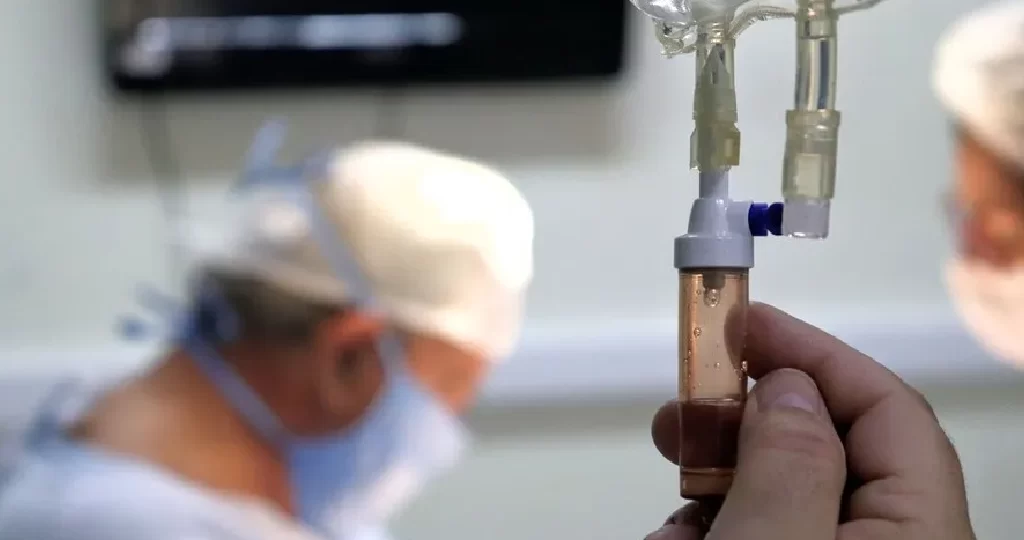
Esta foi a justificativa dada pela Amil ao suspender o plano de saúde da escritora Rita Raymond Ephrem, de 30 anos. Ela tem um quadro raro de desregulação do sistema imunológico, em que seu organismo não produz qualquer tipo de anticorpo, o que a mantém dependente de cuidados médicos 24 horas por dia. A jovem já teve sete AVCs, cinco paradas cardiorrespiratórias e, só no ano passado, precisou ser entubada 20 vezes.
‘Sentença de morte’
Em meados de maio, ela recebeu e-mail da Qualicorp, a administradora do contrato, informando que a partir de 6 de junho o contrato com a Amil seria suspenso: “Ao longo dos últimos anos, o contrato firmado entre a Amil e a Qualicorp vem gerando prejuízo acumulado à operadora, resultando em altos índices de reajuste, que ainda assim não foram suficientes para reverter a situação do contrato”.
A saída foi buscar a Justiça que, em decisão liminar, determinou a manutenção da cobertura de Rita.
“Nos últimos seis anos, passei só 30 dias fora do hospital. É um tratamento diário, complexo. Receber um e-mail dizendo que gero prejuízo e que por isso meu plano seria cortado foi uma sentença de morte.”
Usuários que ficaram de fora do acordo têm recorrido à judicialização.
“Em maio e junho houve um boom, depois deu uma trégua. (O acordo) não resolveu o problema porque não abarcou quem já tinha perdido o plano. O problema já tinha explodido quando o acordo apareceu“, afirmou Renata Vilhena Silva, do escritório Vilhena Silva Advogados.
Na ocasião do acordo, os planos de saúde informaram que se comprometiam a manter a cobertura aos beneficiários já notificados nos casos previstos no acordo.
Após 22 anos de contrato com a Amil, o engenheiro aposentado Domingos Laudísio, de 71 anos, perdeu o plano de saúde em 1º de junho. Cardiopata, ele faz um acompanhamento semestral e faz uso de medicamentos como anticoagulantes e antiagregantes (para evitar tromboses), sem previsão de receber alta.
O aposentado tentou na Justiça a manutenção da cobertura, mas precisou contratar novo plano, mais caro e com exigência de 24 meses de carência para cirurgia e internação.
“Nesse momento em que estamos mais velhos, a Amil notou que o plano não era tão lucrativo e simplesmente rescindiu. A Qualicorp, que é a administradora, disse que haveria transferência das carências, mas o plano era inferior ao contrato que eu tinha, e fui forçado a buscar outro.”
A gerente-geral de Regulação e Estrutura de Produtos da ANS, Fabrícia Goltara, lembra que há regras para o cancelamento dos contratos pelas operadoras. No caso dos usuários individuais e familiares, a suspensão só pode acontecer em caso de fraude ou inadimplência superior a 60 dias.
E no caso dos coletivos, empresariais ou por adesão, a notificação precisa ocorrer no prazo determinado em contrato. É proibida a rescisão do contrato durante a internação do usuário.
Ela explica que, no caso dos coletivos, não há cancelamento individual, mas a suspensão da carteira inteira.
Segundo Fabrícia, a agência sabe o volume de entrada e saída de usuários na saúde privada mês a mês, mas afirma que não é possível monitorar quais contratos foram rescindidos unilateralmente de maneira irregular pelas operadoras.
“O que a gente consegue é perceber se há um movimento diferenciado via reclamações dos usuários, e através de ofícios do Procon, Ministério Público e Defensoria Pública. Temos um painel de reclamações e isso vai para a diretoria de fiscalização, o que pode motivar a abertura de processo.”
Segundo a ANS, de janeiro a junho, 206 multas foram aplicadas contra operadoras por rescisão de contrato, somando R$ 11,3 milhões. Do total, 157 penalidades foram por quebra unilateral de coberturas, com cinco delas envolvendo pacientes com TEA. O total de penalidades é quase o dobro das 82 aplicadas de igual período de 2023.
R$ 11,3 milhões em multas
A Federação Nacional de Saúde Suplementar (FenaSaúde), representante das principais operadoras, informa que a empresa citada não é sua associada. Informa, ainda, que suas associadas continuam cumprindo o acordo. Já a Associação Brasileira de Planos de Saúde (Abramge) disse que “suas 140 operadoras associadas cumprem rigorosamente o compromisso e, desde o fim de maio, houve a suspensão da rescisão unilateral imotivada de planos coletivos por adesão”.
“Nos últimos seis anos, passei só 30 dias fora do hospital. É um tratamento diário, complexo. Receber um e-mail dizendo que gero prejuízo e que por isso meu plano seria cortado foi uma sentença de morte”, diz Rita Raymond Ephrem, escritora.
“A associação esclarece que, após essa data, pode ter ocorrido o cancelamento do plano por motivos como fraude, elegibilidade e inadimplência”, diz o texto.
A respeito do caso de Rita, a Amil disse que ela permanece com o plano ativo e que a operadora está cumprindo o acordo com a Câmara. Sobre Domingos, a empresa disse que o contrato coletivo por adesão do qual ele era beneficiário foi cancelado em 31 de maio, “de acordo com leis e normas vigentes, com a garantia de portabilidade”.
Já a Qualicorp informou que a decisão de cancelamento de ambos os usuários não partiu da administradora, mas da operadora, que “exerceu um direito em contrato previsto e regulamentado pela ANS”.
Fonte: O GLOBO